Moterys, kurioms buvo atlikta cezario pjūvis, gali gerai pagimdyti ir pagimdyti vieną, du, tris ar daugiau vaikų. Tiesa, vaisiaus nešiojimas, jo savijauta, galimybė savarankiškai gimdyti be chirurgų pagalbos, vėlesnio nėštumo planavimo prognozės tiesiogiai priklauso nuo tokio dalyko kaip randas gimdoje. Randas lieka, jis neišvengiamas. Šiame straipsnyje mes jums pasakysime, kaip susidaro randas, kas lemia jo nuoseklumą ar gedimą, kaip reikia ištirti ir kokios yra rando storio normos.
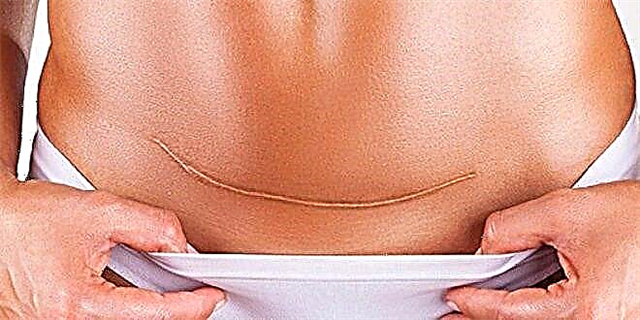
Kaip jis formuojamas?
Atliekant cezario pjūvį, vaisius ir gimdymas pašalinamas per pjūvį gimdoje. Pjūvis gali būti vertikalus, jei planinės operacijos metu reikia kuo greičiau pašalinti vaiką (kai kuriais atvejais - esant avarinei KS) arba horizontaliai apatiniame gimdos segmente. Po skrodimo pjūvio srityje esantys kraštai sutraukiami ir susiuvami specialiais savaime absorbuojamais chirurginiais siūlais. Pjūvio vietoje nuo šio momento ir maždaug per 2 metus susidaro randas.
Per dieną po cezario pjūvio kolageno ryšuliai ir fibrino siūlai priveda prie sukarpytų kraštų sukibimo. Sukibimo vietoje pradeda formuotis nauji miocitai - susidaro gimdos audinio ląstelės, smulkios kraujagyslės. Po savaitės atsiranda elastinės skaidulos, gaminamas kolagenas. Naujų gimdos ląstelių susidarymas baigiamas maždaug po trijų savaičių po operacijos. Tai yra idealus scenarijus, tačiau praktiškai viskas gali būti šiek tiek kitokia.
Veikiant neigiamiems veiksniams, tarp naujų miocitų randama hialinizuoto audinio augimo sričių. Vyrauja šiurkščio jungiamojo audinio dalis. Kartais skleroziniai procesai pastebimi aplink susidariusias kraujagysles ir gretimus audinius. Dėl to dažnai susidaro patologinis keloidinis randas.
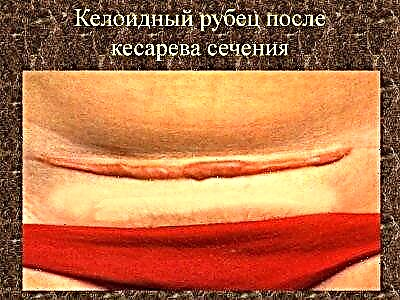
Šiuo atveju nesvarbu, ar jis yra išilginis, ar skersinis. Toks randas ne tik atrodo negražiai (tai gali pamatyti diagnostikos gydytojai), bet ir nepageidaujamas planuojant nėštumą. Priežastys, dėl kurių randas susidaro, kai vyrauja jungiamasis šiurkštus audinys, ar miocitų gamyba yra nepakankama, yra daug ir nėra visiškai suprantama. Visuotinai pripažįstama, kad šiam procesui įtakos gali turėti:
- komplikacijos pooperaciniu laikotarpiu, infekcijos, uždegimas;
- pogimdyminės moters lytinių takų mikrofloros būklė;
- bendra moters sveikata dar prieš gimdymą;
- pjūvio vieta ir vidinio siuvimo technika, chirurgo įgūdžiai.
Taip pat didėja nemokaus rando susidarymo rizika moterims, operacijos priežastys buvo priešlaikinis placentos atsiskyrimas, visiškas jos pristatymas, ilgas bevandenis laikotarpis, taip pat sunki gestozė, nutukimas ir užsitęsusi anemija. Visi šie niuansai po operacijos sukelia laikinos sunkios imunodeficito krizės būseną, dėl kurios netinkamai pagydoma gimdos pjūvio vieta.
Nuoseklumas ir nesėkmė - normos
Kai cezario pjūvis buvo santykinė retenybė, rando konsistencijos ar gedimo klausimas beveik nebuvo keliamas. Dabar padidėjo operacinių gimdymų dalis, todėl daugiavaisių, turinčių randą gimdoje, skaičius taip pat yra apie 15-20%. Nepaisant šių įspūdingų skaičių, Rusijoje nėra vieno standarto, pagal kurį randą būtų galima laikyti turtingu ar prastesniu randu. Nors šis klausimas paliekamas gydytojo nuožiūra, o gydytojų nuomonės gali būti labai skirtingos.
Jie yra panašūs tik tuo, kad randas turėtų būti laikomas turtingu, kuris yra vienalytis per visą ilgį, jame nėra plonėjimo, patologinio jungiamojo audinio plitimo vietų. Visais kitais atžvilgiais geriausi planetos medicinos protai dar nėra priėję bendros nuomonės.
Rusijos mokslininkai ir praktikuojantys chirurgai Lebedevas ir Strižakovas keletą metų skyrė klinikiniams ir morfologiniams išpjauto randinio audinio tyrimams, kurie buvo atlikti pakartotinių CS operacijų metu. Jų darbo rezultatas buvo šie duomenys apie leistiną rando storį normoje:
Pasaulio sveikatos organizacija (PSO), remdamasi Europos tyrimų rezultatais, tvirtina, kad minimalus leistinas turtingo rando storis, kurio metu net ir pakartotinis natūralus gimdymas yra visiškai įmanomas (jei anksčiau buvo atliktas tik vienas cezario pjūvis), yra 3,5 mm (laikotarpiui nuo 36 iki 38 savaitės). Mažesnio storio formavimasis nerekomenduojamas laikyti nepatvariu, tačiau savarankiškas gimdymas yra nepageidaujamas.
Pavyzdžiui, Kanadoje yra įprasta praktika matuoti randą tik toms nėščioms moterims, kurios ketina gimdyti visiškai fiziologiniu būdu - per gimdymo kanalą. 38 savaites 2 mm storis laikomas priimtinu. O Šveicarijoje leistinas storis prieš gimdymą yra 2,5 mm. Nėščioms moterims, kurios tik galvoja apie dar vieno kūdikio gimimą, Rusijoje pagal nutylėjimą laikoma, kad ji yra daugiau nei 2,5 mm storio. Viskas, kas mažiau reikšmingai padidina gimdos plyšimo riziką ne tik susitraukimų metu, bet ir ilgai prieš juos - nešant vaiką.
Kai kurie diagnostikos specialistai visiškai įsitikinę, kad pats storis turi mažai įtakos reprodukcinio organo plyšimo tikimybei, svarbu vienodumas per visą ilgį. Tai netiesiogiai patvirtina praktika: kartais moterys, turinčios 2 mm randą, puikiai nešioja vaiką, kuris pasirodo laiku, pasikartojus CS, ir su 5 mm randu, tačiau kyla nevienalyčių, rimtų problemų.
Reikėtų pažymėti, kad bet koks gimdos randas padidina patologinio nėštumo tikimybę. Dėl rando paplitusios patologijos yra šios:
- persileidimas;
- nevaisingumas;
- uždelstas vaisiaus vystymasis;
- placentos previa;
- ankstyvo „vaiko vietos“ atsiėmimo rizika;
- fetoplacentinis nepakankamumas;
- Visam placentos įaugimui į rando sritį gali tekti pašalinti „vaiko kėdutę“ kartu su gimda.
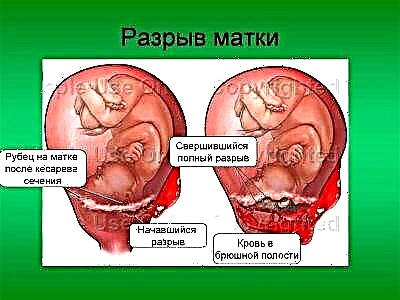
Pavojingiausias yra gimdos plyšimas. Lytinis organas auga kartu su kūdikiu, gimdos audinys yra ištemptas, rando srityje yra mažiau kolageno ir miocitų, todėl pats randas yra ištemptas labai labai blogai. Gimdos plyšimas nėštumo metu sukelia stiprų vidinį kraujavimą, dažnai - motinos ir vaisiaus mirtį. Jei plyšimas įvyksta gimdant, yra išganymo tikimybė.
Diagnostika
Diagnozavus rando būklę Rusijoje ir pasaulyje, viskas nėra geriausias būdas. Vyrauja perdiagnostika, kai moteriai, kurios gerai sutvarkytas randas yra 6 mm, gydytojas pasakoja apie plyšimo tikimybę ir įtikina padaryti abortą, kad tuo nerizikuotų. Tai suprantama vienodo standartizavimo stokos nustatant randų nuoseklumą pasekmė.
Nepaisant to, būtina ištirti jo būklę. Tai patartina pradėti jau po 8–9 mėnesių po operacijos. Manoma, kad būtent tuo metu randas diagnozei „atskleidžia“ visus savo „netikėtumus“. Bet kokiu atveju, prieš planuojant nėštumą, patartina apsilankyti pas gydytoją ir reikalauti ištirti vidinę gimdos siūlę.

Antroje nėštumo pusėje rando storį ir struktūrą rekomenduojama žinoti bent kartą per 3 savaites, o paskutinį mėnesį - kartą per 10 dienų.
Kokie yra diagnostikos metodai?
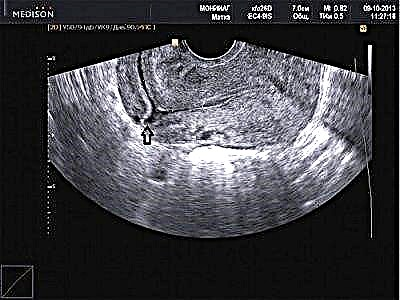
Ultragarsas
Šis metodas yra vienas iš labiausiai paplitusių, nors jo veiksmingumas šiems tikslams kelia daug klausimų profesinėje bendruomenėje. Nepaisant to, rando nuoseklumą ir gebėjimą atlaikyti kitą nėštumą reikia pradėti tirti atliekant ultragarsinę diagnostiką. Tyrimas atliekamas su transabdominaliniu ir transvaginaliniu jutikliu. Intravaginalinio tyrimo rodikliai laikomi patikimesniais.
Gydytojas nustatys rando mastą, galės išmatuoti likusio raumens sluoksnio storį ir nustatyti nišos vietą po randu. Gydytojas paskelbs nenuoseklų randą, jei niša yra 50% ar daugiau gylio su likusiu raumenų sluoksniu.
Ultragarso rezultatų negalima laikyti 100% patikimais. Patys ultragarso diagnostikos specialistai sako, kad jie tik iš anksto ar pagalbiškai prisideda prie rando audinio diagnostikos.
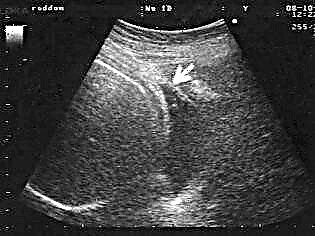
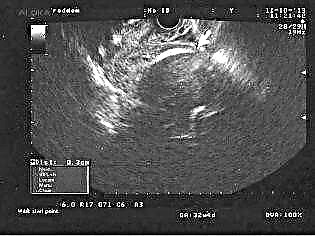
Tačiau aišku neverta drausti moteriai gimdyti ar reikalauti nutraukti nėštumą dėl plono rando pagal ultragarso rezultatus. Išsamesnę informaciją apie ultragarsą apie rando būklę po cezario pjūvio galima gauti iki nėštumo ir pirmąjį trimestrą. Nėštumo pabaigoje sunku tinkamai įvertinti.
Histerografija
Gana efektyvus rando įvertinimo metodas, tačiau su savo niuansais. Tai atliekama tik nėščioms moterims, nes ji susijusi su rentgeno spinduliais. Tiesą sakant, metodas yra gimdos ir jos vamzdelių rentgeno spinduliai, naudojant kontrastinę medžiagą.
Procedūra, kurios tikslumas siekia 97%, leidžia pamatyti patologinių randų požymius, tačiau metodas neleidžia nustatyti tikrosios to, kas vyksta, priežasties ir numatyti. Pavyzdžiui, diagnozė „pooperacinė randų endometriozė“, remiantis gautu rentgeno vaizdu, neveiks, gali būti, kad jums reikės atlikti gimdos MRT. Nenuoseklų randą gali parodyti nedidelis gimdos poslinkis į priekį pagal histerografijos rezultatus, kontūrų nelygumai ir nelygumai, defektai užpildant gimdą kontrastiniu tirpalu.
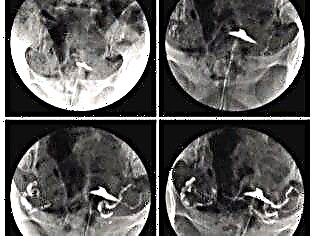
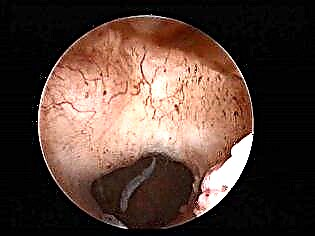
Histeroskopija
Šis metodas taip pat reiškia nėštumo nebuvimą tyrimo metu. Optinis prietaisas (histeroskopo dalis) įterpiamas į gimdą, o ekrane gydytojas mato viską, kas vyksta reprodukcinio organo viduje. Šis metodas laikomas vienu tiksliausių iki šiol. Nekompetentingas randas ant gimdos atrodo kaip balkšva juosta (jei vyrauja jungiamasis audinys), gali būti pastebimi atitraukimai (jei randas yra plonas).
Gydymas
Randą gydyti nepriimtina, nėra metodų. Jei nustatoma, kad kiaušialąstė yra pritvirtinta prie jo, labai rekomenduojama atlikti abortą. Kitais atvejais gydytojai atsižvelgs į rando ypatumus, norėdami suvaldyti nėštumą ir suplanuoti gimdymo techniką. Sunkius nenuoseklius randus galima pašalinti tik chirurginiu būdu. Tam moteriai reikės dar vienos iškirpimo operacijos, tačiau niekas neduos garantijų, kad per porą metų susiformavęs naujas randas bus labiau klestintis.
Remiantis moterų ir gydytojų apžvalgomis, tokia komplikacija kaip gimdos plyšimas praktikoje nėra tokia dažna. Bet neatsakinga būtų nepaisyti šios rizikos. Moteris neturėtų nusiminti, net jei gydytojai sako, kad ji yra nemokios siūlės savininkė. Yra klinikų ir pavienių gydytojų, kurie specializuojasi tvarkant nėštumą probleminėmis gimdos siūlėmis. Kadangi nėra standartų, kaip sužinojome, visada yra vilties.

Tik svarbu išlaikyti laiko intervalą - nepastoti anksčiau nei praėjus 2 metams po ankstesnio cezario pjūvio operacijos, laikytis visų gydytojo rekomendacijų pooperaciniu laikotarpiu. Tai žymiai padidins sėkmingo nėštumo tikimybę.
Apie gimdos randą po cezario pjūvio nėštumo metu žr. Šį vaizdo įrašą.



